La teleradiografia del cranio è una radiografia della testa da cui è possibile estrarre un’immagine per effettuare un’analisi cefalometrica, che si realiza a partire dall’individuazione di punti, linee e piani che l’ortodontista conosce molto bene e che gli consentono di eseguire misurazioni precise delle diverse strutture del cranio. Questo consente allo specialista di avere una visione completa dello svuluppo delle ossa, della posizione che queste assumono nei tre piani dello spazio (sagittale, antero-posteriore e trasversale) e della posizione che a loro volta assumono i denti rispetto alle basi scheletriche. Tali valutazioni sono fondamentali per la diagnosi e la pianificazione di un piano di trattamento delle malocclusioni dentarie e scheletriche.
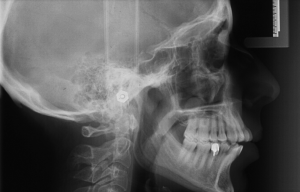
La teleradiografia del cranio non è un esame doloroso. Il paziente, dopo aver indossato un grembiule di piombo per schermare il resto del copro, viene posizionato in piedi all’interno di un apparecchiatura, craniostato, che consente di assumere una posizione corretta grazie a due prolungamenti che vanno ad inserirsi in ciascun orecchio. Lo sguardo deve essere orientato in avanti, i denti stretti e le labbra morbide.
Può essere eseguita da tre angolazioni: latero-laterale, postero-anteriore e assiale.
Teleradiografia del cranio in proiezione latero-laterale (L-L)
Con questa radiografia è possibile visualizzare l’intera struttura ossea cranica vista di profilo e i tessuti molli. L’ideale per una corretta esecuzione e la sua prescrizione specificando che deve essere visibile il profilo cutaneo preferibilmente con un rapporto di 1:1 (ottenendo un immagine che sia quanto più fedele alle dimensioni reali del cranio)(macchina termoformatrice).
Dalla semplice osservazione della teleradiografia L-L si possono valutare eventuali problemi di profilo, disarmonie dento-scheletriche sul piano sagittale (ad esempio un morso inverso anteriore), i rapporti tra la mascella e la mandibola. Inoltre è possibile determinare il tipo scheletrico di malocclusione, sia in senso sagittale che verticale, il limite anteriore della dentatura, rispetto ai tessuti duri e molli, e l’inclinazione dell’asse delle radici delle dentatura frontale. Questa radiografia assume un ruolo rilevante nella decisione di eseguire un trattamento ortodontico estrattivo, essendo questo fortemente influenzato dall’inclinazione della dentatura del settore frontale e dalla quantità di osso in tale sede, entrambi elementi facilmente valutabili con tale indagine ragiografica.
Teleradiografia del cranio in proiezione postero-anteriore (P-A)
Con questa radiografia è possibile visualizzare l’intera struttura cranica frontalmente.
Ancora una volta vengono esaminati rapporti delle basi scheletriche tra loro e rispetto alle arcate dentarie. I fattori principalmente valutati sono le discrepanze delle ossa mascellare e mandibolare sul piano trasversale, le inclinazioni del piano occlusale eventualmente causate da un alterazione della posizione delle ossa, l’inclinazione dell’asse degli elementi dentari nel settore latero-posteriore.
Permette di valutare la morfologia cranica, analizzare i rapporti anatomo-scheletrici ed elementi dentari, ed evidenziare eventuali asimmetrie (prodotti odontoiatrici).